Sem dia nem hora marcada, a diabetes mellitus tipo 1 surge sem escolher vítimas. Apesar de limitadora, em alguns momentos da vida, é vivenciada pelos portadores como uma aprendizagem constante. Conheça mais sobre esta doença crónica.
De acordo com os dados da International Diabetes Federation, referentes a 2017, existem 58 milhões de casos de diabetes a nível europeu, sendo Portugal um dos países com uma das mais elevadas taxas de prevalência de diabetes. Estima-se que, até 2045, este número aumente para 67 milhões.
A diabetes é uma patologia que atinge vários aparelhos e sistemas, as suas complicações podem ser muito incapacitantes e causadoras de dependência. Por isso, a prevenção e a sensibilização dessas complicações são fundamentais, sendo necessário o esforço conjunto das equipas multidisciplinares que tratam as pessoas com diabetes, bem como o apoio dos seus familiares.
Tipologia da doença: 1 e 2
A diabetes mellitus é uma doença silenciosa. Em qualquer um dos casos, os níveis de açúcar no sangue, ou seja, de glicemia sobem, uma vez que a insuficiência de insulina impede que a glicose chegue às células. Deste modo, elas não produzem energia necessária para o bom funcionamento do organismo. Existem diversos tipos de diabetes. O endocrinologista Estevão Pape, coordenador do Núcleo de Estudos da Diabetes Mellitus da Sociedade Portuguesa de Medicina Interna explica que “os mais comuns são a diabetes mellitustipo 1, diabetes mellitus tipo 2 e a diabetes gestacional”. Portugal é um dos países com maior número de casos de pessoas com diabetes tipo 1. Segundo o Observatório da Diabetes, em 2015, cerca de mais de um milhão de portugueses, ou seja, 13,6% das pessoas entre os 20 e os 79 anos são portadores da doença.
A razão da diabetes tipo 1 existir não está relacionada com o estilo de vida ou com quaisquer fatores de risco. Como afirma o endocrinologista Estevão Pape, coordenador do Núcleo de Estudos da Diabetes Mellitus da Sociedade Portuguesa de Medicina Interna, “trata-se de uma doença crónica, à qual não se regista uma causa exata para o seu aparecimento”.
A diabetes mellitus tipo 1 surge frequentemente em crianças e adultos jovens, embora também possa aparecer em adultos mais velhos. Nestes casos, o especialista explica que “significa que o pâncreas já não é capaz, por si só, de produzir insulina – ou a produção é muito reduzida – e é necessário administrar insulina várias vezes ao dia com o objetivo de manter dentro do limite os níveis de glicemia”. Como avança, Estevão Pape, “na base desta doença está um processo autoimune que consiste numa autoagressão contra a célula Beta, ou seja, existem autoanticorpos que agridem a própria célula na produção de insulina”.
Por sua vez, a diabetes mellitus tipo 2 caracteriza-se por uma doença frequente em adultos. De acordo com a Organização Mundial de Saúde, representa mais de 90% de todos os casos. O endocrinologista esclarece que “contrariamente à diabetes tipo 1, a causa da diabetes tipo 2 é a resistência do organismo à insulina produzida, fazendo com que as células não a consigam utilizar adequadamente. De facto, herdar esse código genético do pai ou da mãe e adicionar um motivo de risco adicional, como diabetes na gravidez ou excesso de peso são as principais causas de criar insulinorresistência”.
Diagnóstico da patologia
Numa fase avançada da doença, começam a manifestar–se alguns sinais. “Por exemplo, o aumento da frequência de urina e a quantidade de água ingerida”, refere o médico especialista. O diagnóstico da patologia é realizado com base numa análise ao sangue: “O mais comum é a glicemia em jejum, que evidencia o nível de açúcar no sangue no preciso momento. Todavia, a análise de hemoglobina glicada também é uma das mais recomendadas. Sendo assim, é considerado doente diabético o utente que apresentar uma glicemia de jejum no valor superior ou igual a 126 mg/dl ou no caso, se a hemoglobina glicada for superior ou igual a 6,5%.”
O endocrinologista garante que o acompanhamento médico é, ao contrário do que acontecia no passado, acessível e fundamental. “Comparativamente com há 30 anos, havia a predominância de comas inaugurais,pois a capacidade de despiste na idade jovem era menor e, por isso, a doença era levada ao extremo.”
Controlo glicémico e métodos
Em particular, a diabetes mellitus requer das crianças e jovens diabéticos, das famílias e das equipas profissionais uma motivação conjunta para que os portadores da doença atinjam um bom controlo metabólico, a fim de minimizar complicações futuras. “A educação é essencial no controle da diabetes para que exista um equilíbrio na qualidade de vida”, esclarece.
Na diabetes tipo 1, para que os níveis de glicose no sangue estejam estabelecidos dentro do normal, o endocrinologista recomenda que “a injeção de insulina seja aliada à prática de exercício físico e alimentação saudável. Terá de partir de um esforço conjunto”. O especialista explica ainda que “o tratamento pode ser realizado de duas formas: através de canetas de insulina, ou seja, na aplicação será utilizada insulina rápida e lenta, ou através de uma bomba de infusão. Em conjunto com a administração de insulina, esta só é realizada perante os testes de glicemia que apresentam o nível de açúcar no sangue”.
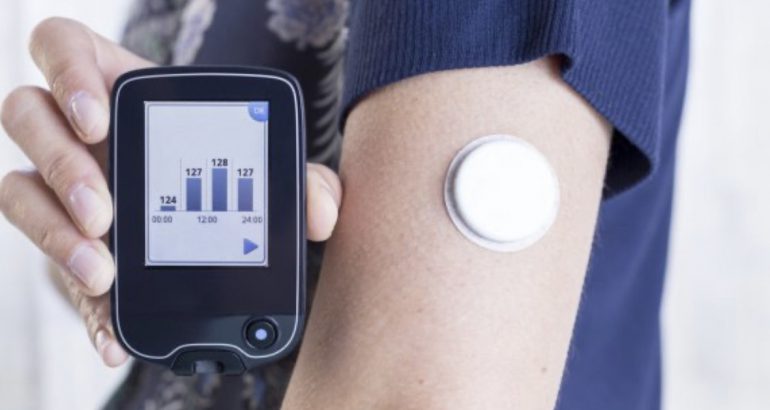
Desde 2018 que, em Portugal, o uso do sistema de monitorização flash a diabéticos tipo 1 é comparticipado. Porém, o médico refere que “em condições de insulina intensiva, é permitido também a sua utilização”. Como explica Estevão Pape, “o sensor permite ao diabético avaliar o nível de açúcar a cada cinco minutos, bem como um método de prevenção de níveis altos e baixos de glicose, sem a necessidade de picar os dedos exaustivamente”.
No que concerne à diabetes tipo 2, “as alterações do estilo de vida, ou seja, uma alimentação adequada e a prática de exercício físico são a base do tratamento, assim como a terapêutica farmacológica”, indica. Nos últimos anos, o aumento da obesidade nas crianças e jovens conduziu ao aparecimento desta doença em faixas etárias cada vez mais precoces. Em Portugal, a obesidade infantil apresenta taxas superiores à média europeia. Neste contexto, é suspeitável que a diabetes mellitus de tipo 2 esteja a aumentar significativamente entre a população jovem.
Alimentação à medida
Todas as crianças e jovens inicialmente confrontadas com o diagnóstico de diabetes mellitus tipo 1 têm no seu pensamento quais são os alimentos que podem ou não ingerir. O médico lembra que “saber o que se deve ou não comer é determinante para uma boa regularização dos níveis de glicemia”.
Ao encontro do tema, os especialistas em Medicina Interna, Estevão Pape e Edite Nascimento lançaram, em janeiro de 2020, o livro “Diabetes – O que Posso Comer?”, que permite funcionar como um guia diário no processo de decisão da alimentação. “A preferência por hidratos de carbono de absorção lenta, com menor índice glicémico e predominância de fibras, como é o caso de pão integral, leguminosas, frutos, legumes e cereais integrais, bem como uma maior percentagem de proteína e gorduras saudáveis (nozes, amêndoas, cajus, entre outros) e o não consumo de alimentos com glícidos refinados promove o controlo do nível de açúcar no sangue”, escrevem os autores.
Ser insulinodependente
Conviver com a diabetes para o resto da vida não é uma batalha fácil e aceite da noite para o dia, mas não precisa de ser olhada como um bicho-de-sete-cabeças. É possível viver com a diabetes se o portador prometer manter uma vida equilibrada e saudável de forma constante e consciente. “A falta de compromisso com a doença é o principal fator que provoca a oscilação dos níveis de glicemia e, muitas vezes, essa descompensação origina consequências futuras, como problemas renais ou visuais”, afirma Estevão Pape.
É o caso Catarina Pina, de 24 anos, diabética tipo 1 há 5 anos. A jovem conta que quando apareceu a diabetes teve muito medo de dormir à noite com o pensamento de ter uma hipoglicémia e não acordar: “Fui diagnosticada com a doença, após umas análises clínicas realizadas para concorrer ao Instituto Superior de Ciências Policiais e Segurança Interna. Não tive sintomas, sempre fui magra e não perdi peso na altura.”
De quadro clínico estável, recebeu alta no próprio dia em que deu entrada no hospital Nossa Senhora do Rosário no Barreiro. “Não fiquei internada no hospital devido ao suporte que tinha da minha família. A minha mãe, pai e irmão foram os meus maiores apoios”, revela. Catarina Pina admite que os primeiros dias foram muito complicados: “A minha reação foi péssima. No dia a seguir, parecia tudo surreal. Foi difícil adaptar-me à contagem de hidratos e às quantidades de insulina que tinha de administrar.”
A jovem utiliza o libre sensor que mede o nível da glicemia. “No início, picava várias vezes os dedos cerca de dez vezes por dia. Chegava a não ter tiras para cinco dias. Com o aparecimento do sensor, foi muito mais fácil possibilitou-me a medição da glicémia sem picar os dedos intensivamente.”
Para ter controlo do seu dia, Catarina Pina conta que utiliza ainda, desde dezembro de 2019, o sistema Miao Miao, um aparelho que envia por Bluetooth, de cinco em cinco minutos, os níveis de glicose no sangue para o telemóvel. “Carrega aproximadamente dentro de uma hora. Ao programar os limites máximos e mínimos dos valores de glicemia, o telemóvel desperta-me automaticamente através do alarme quando o valor é atingido. Por exemplo, quando chega à marca dos 150 mg/dl, vou logo administrar insulina, o que facilita o meu descanso durante a noite e o dos meus pais.”
Após se candidatar ao Instituto Superior de Ciências Policiais e Segurança Interna, não foi aceite por ser portadora da diabetes, uma condição que a impossibilitou de ingressar nessa área. Hoje, é licenciada em Direito e frequenta a Universidade Nova de Lisboa, onde se encontra a terminar o seu mestrado. Catarina Pina considera-se feliz e determinada a enfrentar todas as dificuldades que a vida lhe põe à prova: “Se não tivesse passado por todos os obstáculos que a doença me trouxe, não tinha descoberto o curso que me preenche.”